Einleitung
Warum gerade im Alter? Muskeln und Nerven lassen nach. Krankheiten wie Diabetes oder Demenz verstärken das Risiko. Für Betroffene bedeutet das mehr als nur ein medizinisches Problem. Es geht um Lebensqualität. Es geht um Würde. Und um konkrete Lösungen wie die richtigen Hilfsmittel und Behandlungen. Was tun bei Stuhlinkontinenz im Alter - Dieser Artikel zeigt Ursachen, Symptome, Übungen und Hilfsmittel – und welche Therapien möglich sind.

1. Was sind die Ursachen für Stuhlinkontinenz? Was tun bei Stuhlinkontinenz im Alter
| Kategorie | Ursache | Mechanismus / Erklärung |
|---|---|---|
| Muskulär | Beckenbodenschwäche | Altersbedingter Verlust der Muskelkraft oder nach Geburten |
| Neurologisch | Schlaganfall, Multiple Sklerose, Demenz, Parkinson | Störung der Nerven, die Schließmuskel und Darmbewegungen kontrollieren |
| Medikamente | Abführmittel, Antidepressiva | Beeinflussen Darmmotilität oder Sensibilität |
| Entzündlich | Morbus Crohn, Colitis ulcerosa | Chronische Entzündung kann Muskelfunktion und Sensibilität beeinträchtigen |
| Verletzungen | Operationen, Bestrahlung | Physische Schädigung von Schließmuskel oder Nerven |
| Psychisch | Depression, posttraumatische Belastung, Parcopresis | Angst oder psychische Belastung stören Wahrnehmung und Kontrolle |
| Kognitiv | Demenz, Wahrnehmungsstörungen | Beeinträchtigung der Stuhlkontrolle durch fehlende Wahrnehmung |
| Funktionell | Obstipation, Anismus, anorektale Dysfunktion | Koordinationsprobleme, unvollständige Entleerung |
| Anatomisch | Rektumprolaps, Hämorrhoiden, fäkale Impaktion | Physische Barrieren oder Fehlfunktionen, die Stuhlkontrolle erschweren |
| Ernährung | Übermäßiger Kaffee- oder Fruchtsaftkonsum | Reizt Darm, erhöht Stuhlfrequenz oder verändert Konsistenz |
2. Stuhlinkontinenz-Symptome: Welche Beschwerden hat man bei Stuhlinkontinenz & Darminkontinenz?
Was tun bei Stuhlinkontinenz im Alter - Stuhlinkontinenz zeigt sich in vielen Facetten. Die Beschwerden werden in unterschiedlichen Schweregraden beschrieben und betreffen nicht nur den Stuhlgang selbst - sondern auch Haut, Psyche und das soziale Leben. Hier die Symptome:
Unkontrollierter Abgang von Stuhl oder Winden bzw. Darmgasen – oft, weil der Schließmuskel den Druck im Enddarm nicht mehr zuverlässig halten kann.
Dranginkontinenz, also das überwältigende Gefühl: jetzt sofort zur Toilette, keine Sekunde später.
Schmieren oder Nachschmieren, wenn nach dem Toilettengang Reste unbemerkt austreten und die Darmentleerung unvollständig bleibt.
Veränderungen der Stuhlkonsistenz – Durchfall, weiche Stühle oder Mischformen, die kaum planbar sind.
Gefühl der unvollständigen Entleerung. Egal, wie oft Patienten zur Toilette gehen.
Hautreizungen, Ekzeme, Schmerzen rund um den After, verursacht durch dauerhafte Feuchtigkeit und Reizung des Darms.
Psychische Belastungen: Scham. Sozialer Rückzug. Depressive Verstimmungen. Meist schlimmer als die körperliche Symptomatik selbst.
3. Ist Beckenbodentraining bei Stuhlinkontinenz sinnvoll?
- Was tun bei Stuhlinkontinenz im Alter?
Beckenbodentraining ist oftmals ein erster Schritt der Therapie. Die Muskeln rund um den Schließmuskel und Beckenboden lassen sich wie jeder andere Muskel trainieren. Die Folge: Der Enddarm wird stabilisiert. Klinische Studien zeigen, dass regelmäßiges Training die Kontrolle über den Stuhlgang deutlich verbessert und Rückfälle verhindert.
Moderne Ansätze gehen weiter: In Kombination mit Biofeedback-Geräten haben Betroffene die Möglichkeit in Echtzeit ihr Training effektiv zu kontrollieren.
Was tun bei Stuhlinkontinenz im Alter: Psychologisch entscheidend ist zudem die Motivation. Scham und depressive Verstimmungen hemmen das Training. Die Lösung? Digitale Trainingsprogramme. Oder begleitende Physiotherapie.
4. Welche Übungen helfen bei Stuhlinkontinenz ?
- Was tun bei Stuhlinkontinenz im Alter
Klassische Beckenbodenübungen: Anspannen. Halten. Loslassen. Kurz. Langsam. Wiederholen. Die Muskeln rund um Enddarm und Schließmuskel werden stärker. Die Kontrolle über den Stuhlgang kehrt zurück.
Anspannung im Sitzen: Aufrecht hinsetzen, Muskeln zusammenziehen und in sich hineinspüren. Sie arbeiten. Auf die Wiederholungen und Regelmäßigkeit kommt es an.
Brückenübungen:
In der Rückenlage mit angewinkelten Beinen die Hüfte anheben.
Beckenboden aktivieren – insbesondere bewusst die Muskeln rund um den Schließmuskel bzw. Enddarm anspannen.
Kurz innehalten und anschließend die Hüfte absenken. 10-15 Wiederholungen pro Satz.
Biofeedback: Geräte zeigen in Echtzeit, was funktioniert. Mehr Erfolgserlebnis und Effizienz bei gleichzeitiger Steigerung der Motivation.
Alltagsintegration: Ob beim Zähne putzen, auf den Bus warten oder vom Stuhl aufstehen. Es gibt viele mögliche Trainingsmomente. Nimm sie mit!
Psychologische Tricks: Dazu zählen Mini-Challenges, Visualisierungen, digitale Erinnerungen. Scham und Zweifel? Umwandeln in Routine. Stattdessen: lieber auf die Erfolge konzentrieren.
Progressive Belastung: Intensität steigern. Länger halten. Häufigkeit erhöhen. Wie beim Krafttraining. Bestenfalls kommt die Kontrolle zurück.
5. Welche Hilfsmittel helfen bei Stuhlinkontinenz?
- Was tun bei Stuhlinkontinenz im Alter?
Was tun bei Stuhlinkontinenz im Alter: Der Schließmuskel schwächelt? Die richtigen Hilfsmittel können Abhilfe schaffen:
Einlagen & Inkontinenzslips: Diskret, saugfähig, bei Tag und Nacht. Die modernen Einlagen sind dünn & atmungsaktiv. Keine Sorge, damit sind sie fast unsichtbar.
Analtampons: Diese wirken sanft, direkt im Enddarm. Ein ungewollter Abgang wird gestoppt.
Sensorbasierte Systeme: Kleine Geräte erkennen Feuchtigkeit oder Druck. Sie warnen per App. So kommen Betroffene stets rechtzeitig auf Toilette.
Schutzhosen für unterwegs: Sie eignen sich für den Sport, Einkaufen oder auch Reisen und bieten sorgenfreie Sicherheit.
Begleitend zu Beckenbodentraining: Hilfsmittel sind keine Dauerlösung, sondern Helfer, Feedbackgeber oder TAI.
6. Welche aufsaugenden Inkontinenzprodukte eignen sich für Erwachsene mit Stuhlinkontinenz?
Was tun bei Stuhlinkontinenz im Alter? - Der Stuhlgang kommt plötzlich? Eine schnelle Lösung muss her? Hier ein Überblick:
Einwegslips: Einfach, hygienisch, saugfähig. Eignet sich auch zum Schlafen.
Mehrweg- oder waschbare Slips: Umweltfreundlich, wiederverwendbar. Meist auch etwas weicher und damit geeignet für empfindliche Haut.
Extra saugfähige Inkontinenzprodukte: Gemacht für lange Tragezeiten. Durchfeuchtung ist kein Thema, auch bei schwerer Stuhlinkontinenz.
Körpernahe Produkte: Sitzen wie eine zweite Haut. Insbesondere gut geeignet für aktive Betroffene. Und die, die das auch bleiben wollen.
Individuelle Modelle: Je nach Stuhlgangfrequenz, Konsistenz und Aktivitäten. Schützt die Haut rund um Schließmuskel und Enddarm. Komfortabel und sicher.
Integrierte Hautpflege: Hautschützende Schichten helfen gegen Irritationen
7. Welche Pflegetipps gibt es für Menschen mit Stuhlinkontinenz?
Auch in der Pflege ist Stuhlinkontinenz präsent. Hier zählt deutlich mehr als nur bloße Sauberkeit. Es geht um Wohlbefinden. Um Würde. Und um Haltung. Wichtig ist:
Haut schützen: Sanft reinigen, nicht reiben. Danach eine dünne Schicht Salbe auftragen. Sie dient als Schutzfilm zwischen Haut und Stuhl.
Rituale schaffen: Festgelegte Zeiten für den Stuhlgang bringen Struktur. Und Sicherheit. Der Körper gewöhnt sich. Das Pflegepersonal kann besser planen.
Bewegung in den Alltag integrieren: Mehr Bewegung, mehr Darmentleerung. Schon kleine Spaziergänge oder gezielte Übungen stabilisieren Beckenboden und Verdauung.
Beckenboden aktiv halten: Auch im Sitzen lassen sich Muskeln trainieren. Regelmäßige Spannung des Schließmuskels – unsichtbar für andere, wirksam für Betroffene.
Essen und Trinken im Blick behalten! Das Ziel: Ballaststoffe, Wasser, weniger Kaffee und Alkohol. Ernährung ist mitentscheidend. Letztere wirkt sich auf Form, Konsistenz und Häufigkeit des Stuhlgangs aus.
Geruchskontrolle gehört dazu: Dazu gehören geruchsbindende Einlagen. Ebenso diskrete Sprays. Solche Details nehmen die Angst vor Nähe.
Psychische Last ansprechen: Scham ist ein ständiger Begleiter. Leider. Gespräche mit Ärzt:innen, Psycholog:innen oder in Selbsthilfegruppen helfen den Druck zu nehmen.
Technische Hilfen nutzen: Hilfsmittel wie die transanale Irrigation (TAI) sorgen als moderner Einlauf für neue Lebensqualität. Das Ziel? TAI ermöglicht bis zu 2 kontinente Tage. Dafür braucht es Geduld und Disziplin: Dran bleiben wird bei TAI belohnt.
Soziale Teilhabe fördern: Ausflüge, Treffen, kleine Reisen. Mit der richtigen Vorbereitung ist vieles möglich. Isolation macht unglücklich. Die Krankheit wird so nur verstärkt.
Analtampons: erleichtern den Alltag zusätzlich und geben Sicherheit
Angehörige entlasten: Niemand sollte das allein stemmen. Schulungen, Pflegedienste und Beratungsstellen bieten Unterstützung – und verhindern Überforderung.


8. Ernährung und Getränke bei Stuhlinkontinenz
- Was tun bei Stuhlinkontinenz im Alter?
Was sollte man bei Stuhlinkontinenz nicht essen?
Nicht alles, was schmeckt, tut auch dem Darm gut. Ein Ernährungstagebuch zeigt die eigenen Triggerpunkte. Wer bewusst testet, gewinnt durch Wissen Kontrolle zurück. Manche Lebensmittel bringen den Darm aus dem Takt:
Sehr fettreiche Speisen
Stark gewürzte oder scharfe Gerichte
Süßstoffe wie Sorbit oder Mannit
Alkohol
Große Mengen an Milchprodukten
Sehr große Mengen Ballaststoffe auf einmal
Kaffee in größeren Mengen


Warum kein Kaffee bei Stuhlinkontinenz?
Kaffee – für viele ein tägliches Ritual. Ein Kickstart in den Tag. Für Menschen mit Stuhlinkontinenz kann er aber schnell zum Stressfaktor werden. Schon nach wenigen Schlucken meldet sich der Enddarm. Der Stuhlgang beschleunigt sich. Unberechenbar. Koffein entspannt die Muskeln, auch die des Schließmuskels. Die Kontrolle schwindet.
Weiterer Stressor? Schwarzer Kaffee reizt die Darmschleimhaut, Milch und Zucker verstärken bei Unverträglichkeiten die Beschwerden. Neue Studien zeigen: Kaffee verändert das Mikrobiom, also die Zusammensetzung der Darmflora. Der Stuhl kann drängender oder weicher werden. Eine Lösung? Verzichten! Aber, wer nicht ganz verzichten möchte, hat ebenfalls Optionen. Milde Röstungen, entkoffeinierte Varianten oder kleinere Mengen.
9. Welche Therapiemöglichkeiten gibt es bei Stuhlinkontinenz?
Medikamente bei Stuhlinkontinenz
Loperamid – verdickt den Stuhl und entlastet den Schließmuskel
Gallensäurebinder – bremsen Durchfälle, wenn der Darm zu aktiv arbeitet
Probiotika – regulieren das Mikrobiom und wirken stabilisierend auf den Stuhlgang
Ballaststoffpräparate – sorgen für Volumen und gleichmäßigere Darmentleerung
Antidepressiva in niedriger Dosierung – können die Schmerzwahrnehmung im Enddarm modulieren
Wichtig hierbei: Vor der Einnahme ist die Rücksprache mit einem Arzt erforderlich!


TAI – Transanale Irrigation als Lösung
Bei der transanalen Irrigation (TAI) wird der Enddarm mithilfe von lauwarmem Wasser entleert. Regelmäßig. Kontrolliert. Und planbar. Bei vorliegender Stuhlinkontinenz kann TAI, bei regelmäßiger Anwendung, bis zu zwei kontinente Tage ermöglichen. Besonders hilfreich ist die transanale Irrigation dabei, wenn Medikamente oder Training allein nicht genügen. Moderne Systeme wie Peristeen™ sind einfach anzuwenden, schonen den Beckenboden und bringen mehr Sicherheit im Alltag. Spürbar!
Kann Biofeedback bei Stuhlinkontinenz helfen?
Beim Biofeedback sehen oder hören die Betroffenen in Echtzeit, wie stark sie ihren Schließmuskel anspannen. Das klingt technisch, ist aber hochwirksam: Es schafft ein neues Körperbewusstsein, vor allem nach Geburten, Operationen oder Verletzungen im Beckenbodenbereich. Studien zeigen, dass Biofeedback nicht nur die Muskelkontrolle verbessert, sondern auch das Vertrauen in die eigene Darmentleerung zurückbringt – ein unterschätzter psychologischer Effekt.
Elektrostimulation bei Stuhlinkontinenz? - Was tun bei Stuhlinkontinenz im Alter
Manchmal reicht Training allein nicht. Dann kommt Elektrostimulation ins Spiel – ein Erfolg versprechender Ansatz. Über kleine Sonden oder implantierte Systeme wird der Beckenboden sanft gereizt, damit die Nervenbahnen zwischen Enddarm und Gehirn wieder aktiver arbeiten. Vor allem im Einsatz: die sakrale Neuromodulation. Hierbei stimuliert ein kleiner Schrittmacher die Nerven dauerhaft.
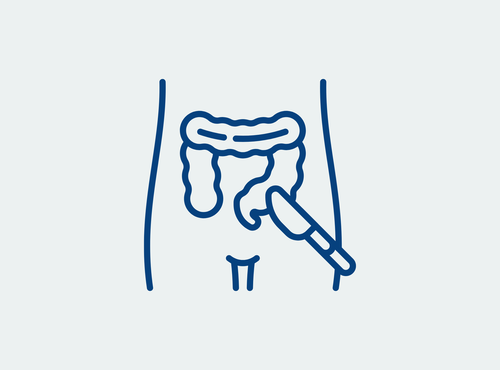
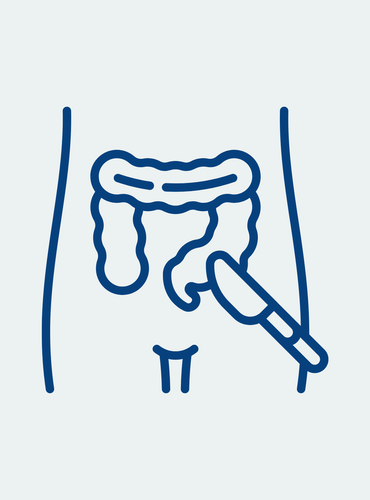
Welche OP bei Stuhlinkontinenz? - Was tun bei Stuhlinkontinenz im Alter
Operationen sind die letzte Option. Hierzu gehören die Schließmuskelrekonstruktion nach Dammriss oder schweren Verletzungen, sog. Sphinkterplastiken, die Implantation von künstlichen Schließmuskeln oder Schrittmachern. Noch im Forschungsstadium, aber vielversprechend: Stammzelltherapien, die geschädigte Muskelfasern im Beckenboden regenerieren sollen.
10. Kann Stuhlinkontinenz wieder verschwinden?
Was tun bei Stuhlinkontinenz im Alter - Ob die Inkontinenz vergeht, ist keine Frage von Tagen, sondern von Ursachen. Nach einer Geburt etwa oder einer Operation kann der Schließmuskel zu Kräften kommen wie ein Muskel nach dem Gips. Bei anderen bleibt dies eine Daueraufgabe – wenn etwa Nerven verletzt sind oder bei Demenz. Zwischen diesen Polen liegt die Wirklichkeit: selten Heilung, oft aber Besserung.
| Ursachenart | Beispiele | Mechanismus / Effekt |
|---|---|---|
| Reversibel | Geburt, Operationen, entzündliche Darmerkrankungen, leichte Schädigung des Schließmuskels | Muskeln, Nerven oder Darmfunktion können sich mit Beckenbodentraining, Therapie oder Behandlung regenerieren |
| Irreversibel / schwer behandelbar | Schwere Nervenschädigungen, fortgeschrittene Demenz, ausgeprägte Verletzungen des Beckenbodens | Die betroffenen Nerven- oder Muskelstrukturen sind dauerhaft geschädigt; vollständige Kontrolle oft nicht möglich |


11. Wie mit Stuhlinkontinenz leben lernen?
Wie Selbstbewusstsein wieder steigern?
Was tun bei Stuhlinkontinenz im Alter - Es beginnt mit einem Satz. Man spricht darüber – beim Arzt, mit dem Partner, vielleicht zum ersten Mal laut. Und genau da, im Sprechen, beginnt die Kontrolle zurückzukehren. Denn Stuhlinkontinenz trennt. Von anderen, von sich selbst. Schweigen macht das Loch größer. Hilfreich sind kleine, unscheinbare Gesten: eine geplante Darmentleerung am Morgen. Eine Tasche mit Ersatzkleidung, für den Fall der Fälle. Hilfsmittel, die schützen.
Doch das Entscheidende spielt sich im Kopf ab. Wer lernt, die Krankheit nicht als Makel, sondern als Zustand zu sehen, gewinnt. Verhaltenstherapie, Körperarbeit, Atemübungen, manchmal schlicht ein Gespräch – sie alle können das Selbstbewusstsein neu verankern. Kontrolle ist mehr als Muskelkraft. Sie beginnt dort, wo Scham endet.
12. Was tun bei Stuhlinkontinenz im Alter - Fazit
Stuhlinkontinenz betrifft viele – und doch sprechen nur wenige darüber. Aufklärung ist der erste Schritt aus dem Tabu.
Die Ursachen sind komplex. Von Muskelschwäche bis Nervenschädigung. Es geht darum, die eigene zu identifizieren.
Therapie ist kein Sprint. Fortschritte kommen mit Geduld. Mit gezieltem Training. Und mit medizinischer Begleitung.
Beckenbodentraining wirkt. Wer regelmäßig übt, stärkt die Kontrolle. Und das Selbstvertrauen gleich mit.
Ernährung formt den Alltag. Dazu zählen Ballaststoffe, ausreichend Trinken, wenig Reizstoffe. Kleine Änderungen, große Wirkung.
Was tun bei Stuhlinkontinenz im Alter: Hilfsmittel erleichtern das Leben. Moderne Lösungen bieten Sicherheit und Unabhängigkeit im Tagesrhythmus.
Pflege und Hautschutz zählen. Gute Routinen verhindern Reizungen und steigern Wohlbefinden.
Psychische Unterstützung trägt. Zum Beispiel Gespräche, Therapie oder Selbsthilfegruppen. Das Ziel: Scham und Rückzug durchbrechen.
Lebensqualität ist erreichbar. Heilung ist zwar nicht immer möglich. Doch Kontrolle, Sicherheit und Würde lassen sich zurückgewinnen.





